UN CASO DI MINOR STROKE COME ESORDIO DI UNA MIOCARDITE EOSINOFILA SUBACUTA
Benzoni G.1, Perelli F.P.1;2, Munforti C.2, Speziali N.1, Gagliardi M.F.1, Parati G.F.1;2, Torlasco C.2, Brambilla R.2
- Università degli studi Milano-Bicocca, Scuola di Specializzazione in Malattie dell’Apparato Cardiovascolare;
- IRCCS Istituto Auxologico Italiano- Ospedale San Luca, Milano
ABSTRACT:
La miocardite è un’entità clinica spesso insidiosa e caratterizzata da un difficile inquadramento eziologico. Nel seguente case report viene descritto un caso clinico peculiare di una donna di 51 anni che si è presentata alla nostra attenzione per un quadro di minor stroke ad eziologia cardioembolica e un primo riscontro di leucemia linfatica cronica e ipereosinofilia clonale reattiva. Gli accertamenti eseguiti per identificare l’eziologia dell’evento neurologico hanno evidenziato la presenza di una trombosi endoventricolare determinata da un quadro di miocardite infiltrativa eosinofila ad esordio subacuto.
CASO CLINICO:
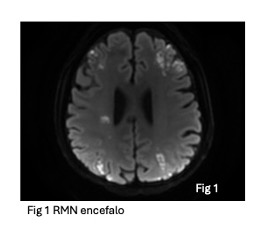
Una donna di 51 anni accedeva presso il nostro PS lamentando ipostenia dell’arto superiore sinistro. Dal punto di vista anamnestico negava precedenti cardiologici e neurologici, come unica copatologia riferiva una dermatite atopica in trattamento con Dupilumab. Gli esami ematici di ingresso mostravano anomalie dell’emocromo con spiccata linfocitosi associata a granulocitosi eosinofila. La TC encefalo senza mezzo di contrasto mostrava diffuse ipodensità subcentimetriche interessanti la sostanza bianca sospette di eziologia cardioembolica dello stroke. In considerazione della necessità di approfondimenti clinici si decideva di ricoverare la paziente presso il reparto di Neurologia.
La consulenza ematologica poneva diagnosi di leucemia linfatica cronica (LLC) e di ipereosinofilia verosimilmente reattiva. A seguito di accertamenti parassitologici negativi veniva eseguita una biopsia endomidollare (BOM) che mostrava marcata iperplasia della serie eosinofila in presenza di infiltrato linfoide coerente con LLC (WHO 2022), mentre la componente ipereosinofila veniva interpretata come compatibile con ipereosinfilia secondaria, non clonale. Gli approfondimenti molecolari richiesti in merito risultavano infatti negativi. Ai fini della stadiazione veniva eseguita TC torace che mostrava splenomegalia e tumefazioni linfonodali prevalentemente in sede laterocervicale, sottoclaveare, ascellare e inguinale ma una valutazione PET/TC total body non mostrava significativa ipercaptazione del farmaco a questo livello. La risonanza magnetica (RM) dell’encefalo e dei vasi intracranici inoltre confermava le multiple lesioni ischemiche corticali e biemisferiche. Nel corso del ricovero la paziente è stata posta in monitoraggio continuo con telemetria che mostrava stabile ritmo sinusale (RS) escludendo cardioembolia a genesi aritmica.
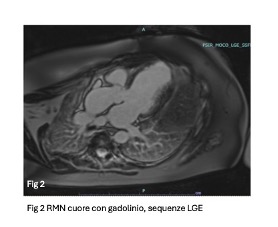
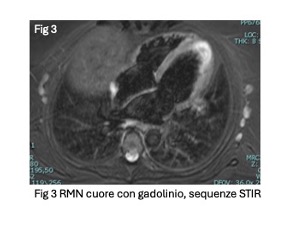
L’ ecocardiografia colordoppler mostrava però una diffusa ipocinesia in tutti i segmenti del ventricolo sinistro, con un’acinesia totale dei segmenti apicali, in tale sede veniva visualizzata una dubbia formazione trombotica localizzata a livello dell’apice del ventricolo sinistro, e frazione di eiezione (FE) del ventricolo sinistro pari a 51%. Un nuovo elettrocardiogramma (ECG) a 12 derivazioni mostrava persistenza del RS con diffuse onde T negative nelle derivazioni precordiali e nelle derivazioni inferiori suggestiva per una fase tardiva di un infarto miocardico: queste alterazioni non erano presenti all’ ECG di ingresso in PS. La paziente veniva trasferita presso l’Unità di Cardiologia dove il dosaggio degli enzimi di miocardionecrosi, mostrava elevati livelli di Troponina T ad alta sensibilità (1257 u/L), CK MB 36 UI/L e CK totale 278 U/L. In considerazione dell’asintomaticità della paziente e dell’assenza di fattori di rischio cardiovascolari, veniva eseguita un TC coronarica che escludeva stenosi coronariche significative. La RM con gadolinio mostrava normali dimensioni biventricolari con alterazioni della cinesi ventricolare sinistra condizionanti funzione sistolica globale ai limiti inferiori di norma. Le sequenze di caratterizzazione tissutale mostravano di segni di edema tissutale ed esteso LGE (late gadolinium enhancement) con pattern subendocardico senza evidenza di distribuzione coronarica: questi reperti apparivano compatibili con un quadro di miocardite da infilitrazione eosinofila. Nel corso del ricovero in Cardiologia veniva avviata terapia anti-scompenso, terapia anticoagulante parenterale e corticosteroidi ad alta dose. Dopo 26 giorni di ricovero ospedaliero la paziente veniva dimessa con terapia medica ottimizzata per lo scompenso cardiaco e indicazione a follow-up cardiologico e neurologico. Al follow-up a sei mesi dalla dimissione la paziente risultava in buon compenso emodinamico. Al controllo di follow-up l’indagine RM cardiaca con Gadolinio evidenziava lieve incremento delle dimensioni endocavitarie del ventricolo sinistro e lieve riduzione della funzione sistolica globale (FE 51%) con persistenza di segni di edema tissutale limitati alla parete infero-laterale basale ed esteso LGE con pattern non ischemico, con indicazione a ripetere l’esame a 6 mesi e alla prosecuzione della terapia cardioattiva.
DISCUSSIONE:
La miocardite è una condizione di danno infiammatorio del miocardio che spesso esordisce con dolore toracico, dispnea e palpitazioni. (1) La peculiarità della nostra paziente è stata proprio la completa asintomaticità tale da configurarne un esordio subacuto e con esordio neurologico. Il sospetto diagnostico nasce dal 62% al 96% dei casi da anomalie ECG, associato ad elevati livelli di Troponina. (1-2) Le metodiche di imaging basale e avanzato sono essenziali nel work-up diagnostico (1-2), così come assume importanza la TC coronarica nella diagnosi differenziale con la sindrome coronarica acuta (1) come avvenuto nel nostro caso. La biopsia endomiocardica è raccomandata (in classe I livello di evidenza B) nelle forme fulminanti e caratterizzate da instabilità emodinamica, motivo per cui non abbiamo reputato sottoporre la paziente a tale indagine. Non vi è ancora un consensus unanime circa il trattamento della miocardite, ma laddove l’eziologia sia stata identificata è opportuno avviare una terapia mirata: per le forme eosinofile in particolare l’utilizzo di corticosteroidi rispetto all’assenza di terapia immunosoppressiva ha dimostrato una minore incidenza di mortalità intraospedaliera. (1)
CONCLUSIONI:
La condivisione di questo caso clinico ha lo scopo di mostrare come la miocardite sia una patologia che può presentarsi con quadri clinici insidiosi e con necessità di un approccio integrato di metodiche di imaging cardiovascolare, anche avanzato, e di un confronto multidisciplinare.
REFERENCES:
- Ammirati et al; Diagnosis and Treatment of Acute Myocarditis – A Review – JAMA 2023;329 (13): 1-16 doi:10.1001/jama.2023.3371
- Ammirati et al; Management of Acute Myocarditis and Chronic Inflammatory Cardiomyopathy An Expert Consensus Document – doi.org/10.1161/CIRCHEARTFAILURE.120.007405Circulation: Heart Failure. 2020;13:e007405



Related Posts