Signoretta Gianluca, Catellani Davide, De Gregorio Mattia, Notarangelo Francesca
Università degli Studi di Parma
Abstract
La flecainide agisce prevalentemente inibendo il canale del sodio voltaggio-dipendente Nav 1.5 e causando un rallentamento della fase di depolarizzazione rapida, corrispondente alla “fase 0” del potenziale d’azione cardiaco. La sua finestra terapeutica è piuttosto ristretta (200-800 μg/L): il suo sovradosaggio può portare a tachicardia/fibrillazione ventricolare o ad un rallentamento della conduzione atrioventricolare di varia gravità, fino anche all’asistolia. In corso di intossicazione da flecainide, acquista vitale importanza stabilizzare il paziente mediante somministrazione di sodio bicarbonato 8.4% per via endovenosa, garantendo generalmente una rapida normalizzazione del tracciato ECG e la conseguente stabilizzazione emodinamica.
Introduzione
La flecainide acetato, antiaritmico di classe IC, esercita il suo principale effetto farmacologico come potente inibitore del canale del sodio voltaggio-dipendente noto come Nav 1.5, codificato dal gene SCN5A e presente quasi esclusivamente a livello dei cardiomiociti. La flecainide va a legarsi alla proteina transmembrana trascritta da SCN5A e ne rallenta il passaggio dalla conformazione inattivata alla forma chiusa, diminuendo pertanto l’afflusso intracellulare di sodio. Si verifica di conseguenza un rallentamento della fase di depolarizzazione rapida, corrispondente alla “fase 0” del potenziale d’azione cardiaco. [1]
La flecainide è attualmente disponibile in tre diverse formulazioni: due orali (una a rilascio immediato e una a rilascio prolungato) e una endovenosa. [2]
Benché sia stata originariamente approvata per la prevenzione e la soppressione di aritmie ventricolari potenzialmente mortali, attualmente la principale indicazione clinica della flecainide è costituita dalla cardioversione farmacologica della FA parossistica o persistente in cuori esenti da patologia strutturale. L’interruzione dei circuiti di rientro a livello atriale avviene grazie alla riduzione del potenziale d’azione e all’aumento del periodo refrattario dei miociti atriali. [1;3]
La flecainide ha una finestra terapeutica piuttosto ristretta (200-800 μg/L) e il suo sovradosaggio può portare a tachicardia/fibrillazione ventricolare o ad un rallentamento della conduzione atrioventricolare di varia gravità, fino anche all’asistolia. [3] Sono state descritte due diverse morfologie di TV: a) a blocco di branca destra con QRS <200 ms, con onde P visibili e QTc non significativamente allungato b) a blocco di branca sinistra con QRS>200 ms, con assenza di onde P e con QTc prolungato. I decessi da intossicazione di flecainide descritti finora in letteratura presentavano esclusivamente quest’ultimo pattern [4;5].
Caso Clinico
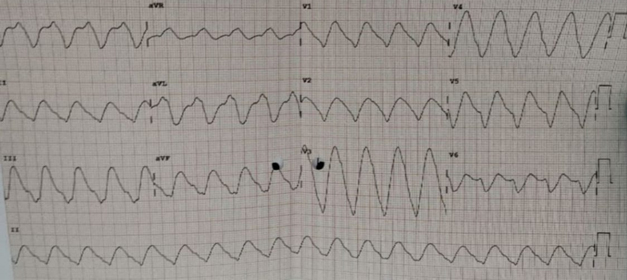
Presentiamo il caso di una signora di 80 anni (M.C.) trasportata in regime di emergenza presso il nostro laboratorio di emodinamica dopo ROSC in ACC da multipli episodi di tachicardia a complessi larghi esorditi con sincope e riferito dolore toracico (Figura 1).
Per numerose recidive di tachicardia a complessi larghi durante il trasporto si rendeva necessario sedare ed intubare la paziente per erogare gli shock esterni. In tali circostanze la paziente entrava in emodinamica in condizioni di stabilità emodinamica.
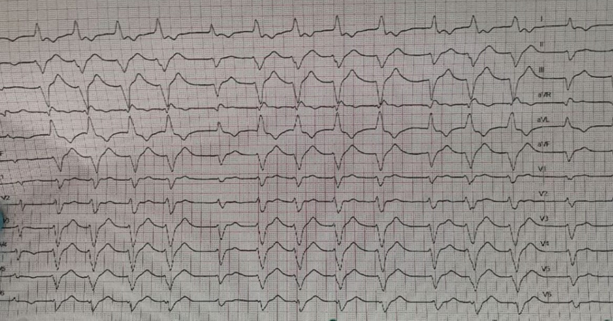
L’ECG di base mostrava una FA a medio-bassa risposta ventricolare alternata a lunghe fasi di ritmo idioventricolare con importante slargamento del QRS senza segni di ischemia acuta in atto (Figura 2).
Dalle poche informazioni fruibili dal punto di vista anamnestico emergeva una storia di cardiopatia in esiti di valvuloplastica mitralica non ulteriormente specificata, una FA cronica in terapia con NAO e recente sostituzione protesica di ginocchio.
Come da protocollo ACLS e vista la peculiarità dell’ECG all’arrivo, si provvedeva ad indagare le cause dell’arresto cardiaco tramite l’algoritmo delle 4I e 4T.
Una veloce obiettività generale rilevava dei vistosi edemi degli arti inferiori con un’asimmetria eclatante del polpaccio sinistro che, insieme alla storia del recente intervento ortopedico, ha portato in prima istanza a sospettare un quadro di TEP.
Si eseguiva pertanto una rapida ecoscopia per ricercare potenziali segni di sovraccarico acuto del VDx o di tamponamento cardiaco.
Alla luce del quadro ECG e del riscontro di una significativa dilatazione ventricolare destra, in assenza di effusione pericardica, si soprassedeva all’esecuzione di coronarografia e si inviava la paziente ad esecuzione urgente di Angio-TC polmonare che sorprendentemente mostrava solo un difetto di riempimento segmentario in sede apicale destra, certamente non compatibile con un quadro clinico tanto eclatante. Non venivano riscontrati segni di pneumotorace iperteso.
Gli esami ematochimici mostravano infine solo lieve anemia e disionia con un’ipokaliemia non significativa.
Si procedeva dunque al ricovero in rianimazione COVID per riscontro di tampone positivo per SARS-CoV2 e per il prosieguo della stabilizzazione emodinamica e della ventilazione meccanica.
Il giorno successivo la paziente ha continuato a manifestare un’importante instabilità elettrica con numerosi episodi di tachicardia a complessi larghi, non responsivi alla terapia farmacologica con amiodarone e lidocaina, ma trattati efficacemente con CVE.
Da una più accurata ricostruzione anamnestica emergeva una terapia domiciliare in cronico con flecainide in formulazione a rilascio prolungato con posologia overdosata (150mg x2/die) che la paziente aveva recentemente introdotto in terapia.
A questo possiamo aggiungere il riscontro di una funzionalità renale severamente ridotta di nuovo riscontro, con creatininemia pari a 1.8 mg/dl (eGFR 30 ml/min), causante di conseguenza un allungamento dell’emivita del farmaco a circa 60-70 ore. All’emogasanalisi si determinava inoltre una severa acidosi metabolica (pH 7.26).
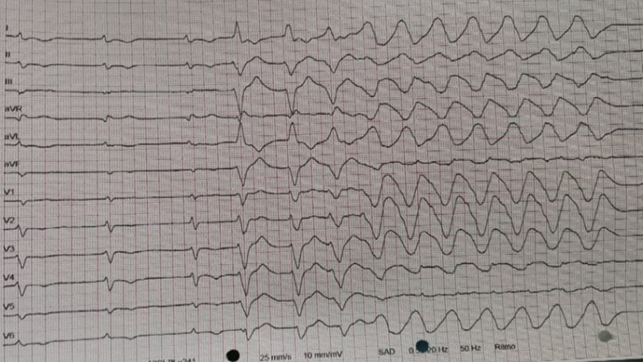
In considerazione della terapia domiciliare, della funzionalità renale ridotta, della morfologia elettrocardiografica degli eventi aritmici e dello slargamento persistente del complesso QRS, nonché della mancata risposta alla terapia con lidocaina, si ipotizzava la diagnosi di tachicardia a complessi larghi da accumulo di flecainide. Alla luce di questo sospetto clinico e degli episodi aritmici recidivanti ed emodinamicamente significativi, si indicava somministrazione di sodio bicarbonato 30 mEq in bolo + 50 mEq in infusione in 12 h (da ripetere al termine), calcio gluconato 2 fl 1 g/ 10 ml (10%). In seguito ad ogni CVE delle tachicardie a complessi larghi, si riscontrava elettrocardiograficamente FA a bassa risposta ventricolare (compresa tra i 30-45 bpm) con QRS largo in un quadro di già labile compenso emodinamico (Figura 3). La paziente veniva quindi portata in sala di emodinamica per procedere al posizionamento di un PM temporaneo: durante la procedura si segnala l’insorgenza di ulteriori 4 episodi aritmici trattati ciascuno efficacemente con shock CVE a 150 J.
A 36 h di distanza dalla precedente, veniva nuovamente eseguita valutazione cardiologica della paziente, la quale si presentava oramai libera da nuovi episodi tachiaritmici. Non si documentavano interventi del PM temporaneo e si procedeva pertanto alla rimozione del dispositivo di stimolazione cardiaca.
All’elettrocardiogramma di superficie si riscontrava FA a medio-alta risposta ventricolare con progressivo restringimento dei complessi QRS, segno di una riduzione dell’effetto generato dall’intossicazione da flecainide.
Durante la successiva degenza in rianimazione si procedeva a weaning respiratorio fino a progressiva estubazione della paziente. Si rendeva però necessario il posizionamento di un drenaggio toracico destro per evidenza alla TC torace di un abbondante versamento pleurico con completa atelettasia del lobo inferiore omolaterale e parziale atelettasia del lobo medio associato a versamento pleurico saccato in sede anteriore, verosimilmente ematico, senza segni di sanguinamento attivo.
Alla luce del miglioramento clinico/radiologico dopo rimozione del drenaggio e sospensione dell’O2 terapia, si procedeva a trasferimento in cardiologia, dove si rendeva però necessario somministrare terapia diuretica a boli e reintraprendere la ventilazione con ossigeno a seguito di un’improvvisa riacutizzazione del quadro clinico. Una buona risposta diuretica e un progressivo miglioramento degli scambi gassosi hanno però permesso il passaggio definitivo della paziente all’aria ambiente.
La paziente veniva infine trasferita presso altro centro per l’esecuzione di cicli di riabilitazione. La prescrizione terapeutica finale comprendeva: terapia anticoagulante (con Dabigatran 110 mg x 2/die), betabloccante (con metoprololo 100 mg 1 cp ore 8 e ½ cp ore 20), diuretica (furosemide 100 mg 1 cp ore 8 e ½ cp ore 20 + canreonato di K+ 50 mg/die) e ipolipemizzante.
DISCUSSIONE
Non esistendo uno specifico antidoto, l’approccio terapeutico da seguire in caso di intossicazione da flecainide ruota attorno a tre cardini: a) ridurre l’assorbimento gastrointestinale del farmaco, generalmente tramite carbone attivo b) garantire la stabilità emodinamica del paziente c) antagonizzare l’effetto della molecola già in circolo.
L’uso di sodio bicarbonato 8.4% per via endovenosa garantisce generalmente una rapida normalizzazione del tracciato ECG e la conseguente stabilizzazione emodinamica, con meccanismo tuttavia poco chiaro. Si ipotizza che la molecola agisca in almeno due modi: spiazzando la flecainide dal suo recettore e diminuendo l’attività di quella ad esso ancora legata mediante alcalinizzazione del pH ematico. L’utilizzo di emulsioni lipidiche è invece meno comune. [3]
BIBLIOGRAFIA
1) Paolini, Enrico; Stronati, Giulia; Guerra, Federico; Capucci, Alessandro (2019). Flecainide: Electrophysiological properties, clinical indications, and practical aspects. Pharmacological Research, 148(), 104443–. doi:10.1016/j.phrs.2019.104443
2) Lip GY, Apostolakis S. Atrial fibrillation (acute onset). BMJ Clin Evid. 2014 Nov 27;2014:0210. PMID: 25430048; PMCID: PMC4246362.
3) Valentino MA, Panakos A, Ragupathi L, Williams J, Pavri BB. Flecainide Toxicity: A Case Report and Systematic Review of its Electrocardiographic Patterns and Management. Cardiovasc Toxicol. 2017 Jul;17(3):260-266. doi: 10.1007/s12012-016-9380-0. PMID: 27435408.
4) Arunachalam K, Alzahrani T. Flecainide. 2022 May 1. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan–. PMID: 31194431.
5) Ghataoura R, Patil S. Flecainide toxicity: a presentation to the emergency department with literature review. BMJ Case Rep. 2020 Feb 28;13(2):e232691. doi: 10.1136/bcr-2019-232691. PMID: 32114494; PMCID: PMC7050315.