Il ritorno venoso anomalo parziale delle vene polmonari: gestione di una serendipity
Enrico Maggioa, Jean Pierre Jabboura, Gianmarco Scocciaa, Roberto Badagliaccaa
aDipartimento di Scienze Cliniche Internistiche, Anestesiologiche e Cardiovascolari, Università La Sapienza di Roma
BACKGROUND
Le connessioni venose polmonari anomale totali (TAPVC) e parziali (PAPVC) rappresentano anomalie rare caratterizzate da una connessione anomala di alcune (PAPVC) o di tutte (TAPVC) le vene polmonari che, anziché drenare nell’atrio sinistro, drenano direttamente o meno nell’atrio destro. [1, 2] La PAPVC può essere distinta in tipo unilaterale a ramo singolo, tipo unilaterale a 2 rami e tipo bilaterale a ramo singolo, [3] ed il tipo più comune è rappresentato da una vena polmonare anomala del lobo superiore destro che drena nella vena cava superiore o nell’atrio destro, [4] con uno shunt da sinistra a destra.
CASO CLINICO
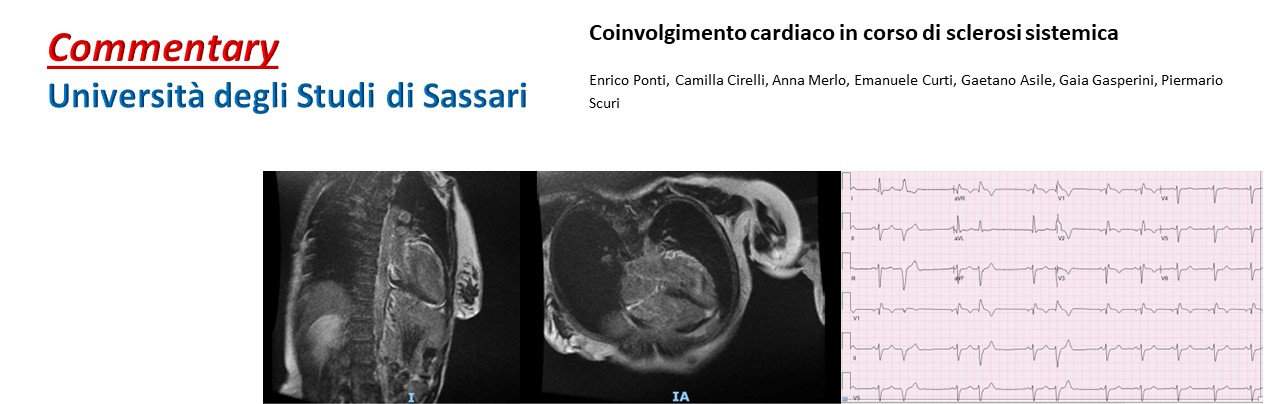
Paziente di 75 anni ricoverato presso il nostro centro di riferimento per l’ipertensione arteriosa polmonare (IAP), per sospetta IAP all’ecocardiogramma eseguito presso un’altra sede. All’ecocardiogramma transtoracico (ETT) veniva riscontrata una dilatazione delle sezioni cardiache destre e una insufficienza tricuspidalica di grado moderato-severo da dilatazione dell’annulus valvolare (gradiente trans-tricuspidalico 41 mmHg, vena cava inferiore dilatata ed ipocollassabile, PAPs 61mmHg) con buona la funzione sistolica del ventricolo destro (VD) (TAPSE 30mm, S’ 13cm/s). Veniva pertanto programmato un cateterismo cardiaco destro ed il work up diagnostico dell’ipertensione polmonare.
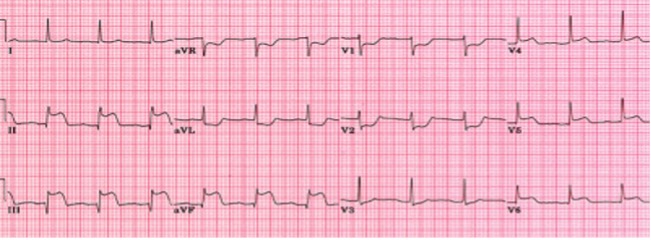
Nell’anamnesi del paziente risultavano salienti una cardiopatia ischemico-ipertensiva cronica trattata mediante angioplastica percutanea e impianto di uno stent a livello dell’arteria discendente anteriore e uno a livello del primo ramo diagonale nel 2017, gammopatia monoclonale di significato incerto, pregressa infezione da HBV ed un disturbo dell’eloquio in follow-up neurologico. All’esame obiettivo l’unico riscontro degno di nota era rappresentato da un soffio III/VI Levine meglio udibile sul focolaio tricuspidalico. L’ECG mostrava un blocco di branca destro incompleto.
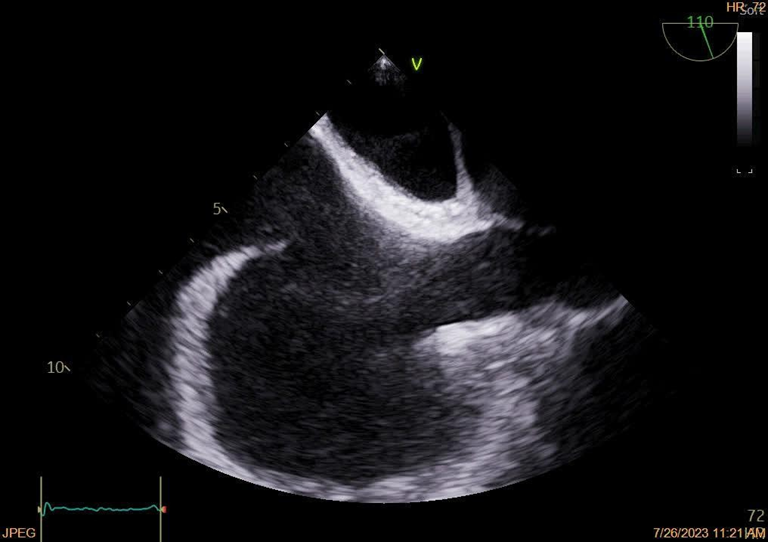
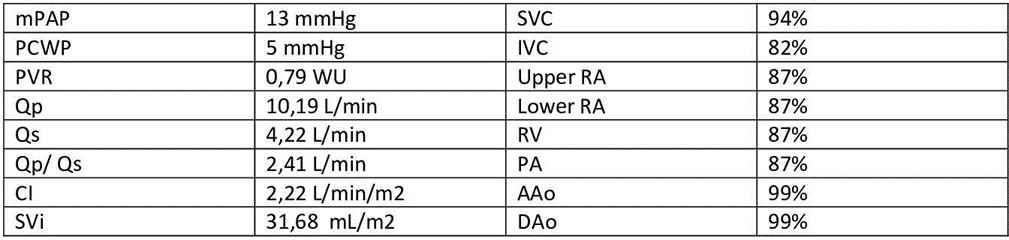
Il cateterismo del cuore destro escludeva un quadro d’ipertensione polmonare (PAPm 13mmHg, PAPs 26mmHg, PVR <2WU) ma alla valutazione ossimetrica metteva in evidenza un sospetto di shunt sinistro-destro (Fig. 1). In considerazione di tale riscontro, l’iter diagnostico proseguiva con l’esecuzione di un ecocardiogramma trans-esofageo (ETE) che escludeva la presenza di difetti intracardiaci del setto interatriale (SIA) e del setto interventricolare (SIV) (Fig. 2), ma in cui non risultava visibile lo sbocco della vena polmonare superiore sinistra e della vena polmonare superiore destra nell’atrio sinistro. In considerazione di tale quadro ecocardiografico non era possibile escludere la presenza di un ritorno venoso anomalo delle vene polmonari. Gli elevati livelli ossimetrici riscontrati in vena cava superiore (VCS) ponevano l’ipotesi di uno shunt localizzato a monte dell’atrio destro, in virtù del quale si decideva di proseguire l’iter con l’esecuzione di un’angioTC del torace.
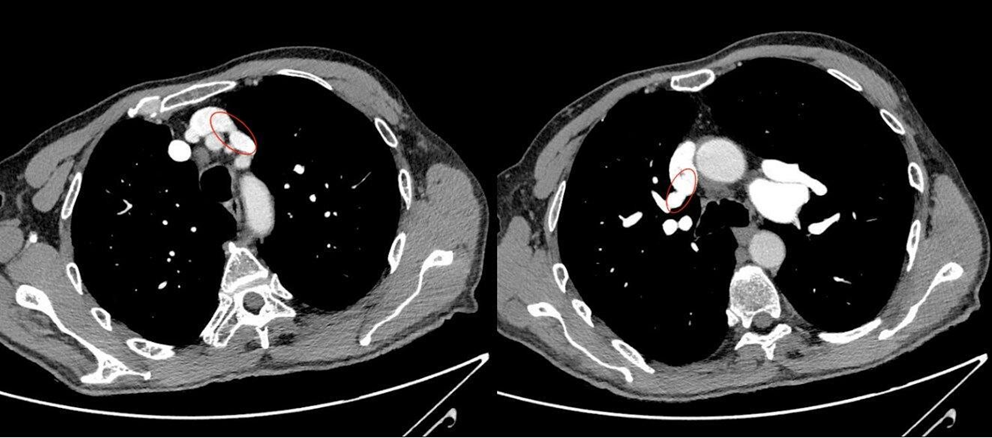
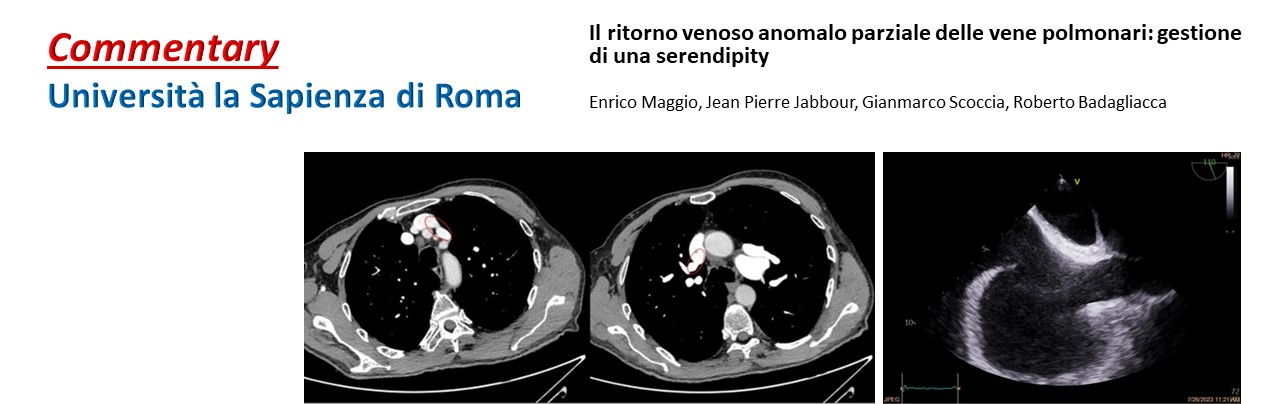
Tale indagine strumentale documentava un anomalo drenaggio della vena polmonare superiore di sinistra nella vena brachiocefalica sinistra, e della vena polmonare superiore destra nella vena cava superiore (Fig. 3). Inoltre, una scintigrafia polmonare perfusionale svolta per escludere possibili forme di pregresse embolie polmonari (e valutare quindi il carico di morbidità) evidenziava un’ ipoperfusione a carico dei versanti mediali dei segmenti antero-basale e postero-basale del lobo inferiore destro ed un’ ipoperfusione del segmento apicale del lobo superiore sinistro con presenza di deficit a carattere cuneiforme localizzato a livello del segmento anteriore. Per una corretta valutazione dell’impatto emodinamico di tale shunt sulla capacità funzionale e per escludere un’ipertensione polmonare indotta da sforzo, si sottoponeva il paziente a test cardiopolmonare. A tale prova, il paziente mostrava un’ottima capacità d’esercizio (VO2 picco pari al 100% del predetto 24 ml/min/kg per un quoziente respiratorio pari a 1,12) una normale soglia anaerobica raggiunta al 50% del VO2 max predetto, un polso dell’ossigeno sempre crescente pari al 117% del predetto, una normale efficienza di lavoro aerobico (VO2/WR pari a 10 ml/min/Watt) e l’assenza di segni di barrage polmonare (VE/VCO2 slope pari a 29). Nonostante il Qp/Qs > 1,5 e le PVR < 5 WU, in considerazione dell’età del paziente e dell’ottima capacità funzionale mostrata al test cardiopolmonare l’Heart Team del nostro ospedale decideva di non procedere con la correzione chirurgica del difetto, anche in virtù dell’elevata complessità tecnica e dei rischi perioperatori.
CONCLUSIONE
In conclusione, è importante ricordare che anche in presenza di segni ecocardiografici d’ ipertensione polmonare, essa può non essere presente, e che non sempre il valore di PAPs riscontrato all’ecocardiogramma risulta concordante con quello registrato dalle metodiche invasive (per possibile sotto-/sovrastima sia all’ecografia, in virtù dell’allineamento al flusso e delle caratteristiche del rigurgito e dell’anatomia, sia al cateterismo destro, in virtù di possibili errori di calibrazione). È infine importante tenere a mente che i difetti congeniti non sempre vengono diagnosticati in età giovanile (specialmente se asintomatici) e, quindi, non è da escludere a priori la loro presenza nel paziente geriatrico. Un’ attenta interpretazione dei valori ossimetrici riscontrati durante il cateterismo destro può rilevare una cardiopatia congenita non identificabile mediante le metodiche diagnostiche di I livello.
BIBLIOGRAFIA
- Tarniceriu, C.C., et al., The Pulmonary Venous Return from Normal to Pathological-Clinical Correlations and Review of Literature. Medicina (Kaunas), 2021. 57(3).
- Paladini, D., et al., Prenatal diagnosis of total and partial anomalous pulmonary venous connection: multicenter cohort study and meta-analysis. Ultrasound Obstet Gynecol, 2018. 52(1): p. 24-34.
- Abdel Razek, A.A.K., et al., Computed Tomography Angiography and Magnetic Resonance Angiography of Congenital Anomalies of Pulmonary Veins. J Comput Assist Tomogr, 2019. 43(3): p. 399-405.
- Türkvatan, A., et al., Multidetector Computed Tomographic Angiography Imaging of Congenital Pulmonary Venous Anomalies: A Pictorial Review. Can Assoc Radiol J, 2017. 68(1): p. 66-76.
- Fragata, J., et al., Partial anomalous pulmonary venous connections: surgical management. World J Pediatr Congenit Heart Surg, 2013. 4(1): p. 44-9.


Related Posts