COSA PUO’ NASCONDERE UN ARRESTO CARDIACO?
F. Mautone, D. Ruggeri, G. Casavecchia, M. Gravina, N.D. Brunetti
Università degli Studi di Foggia
S.C. Cardiologia Universitaria-UTIC, Policlinico Riuniti Foggia
ABSTRACT. La Miocardite acuta da M. Tuberculosis è una forma rara di miocardite. L’espressione clinica varia da forme paucisintomatiche subcliniche ad aritmie potenzialmente letali, shock cardiogeno e morte improvvisa. La clinica, gli esami ematici e l’ecocolordoppler cardiaco transtoracico pongono il sospetto ma solo attraverso l’approccio multimodale e multiparametrico della RM cardiaca è possibile eseguire una corretta diagnosi, terapia e valutazione di efficacia del trattamento [1,2,3].
CASO CLINICO. Un uomo di 25 anni, di etnia non caucasica, senza precedenti cardiologici di rilievo, giunge al PS del nostro nosocomio trasportato dal 118 per un arresto cardiaco extraospedaliero. L’elettrocardiogramma mostra una tachicardia ventricolare sostenuta talora con aspetto BBD (220 bpm), talora BBS (170 bpm), trattata con amiodarone e lidocaina e.v. Il paziente viene ricoverato presso l’Unità di Terapia Intensiva Cardiologica. In anamnesi vengono riferiti episodi di febbricola nell’ultimo mese.
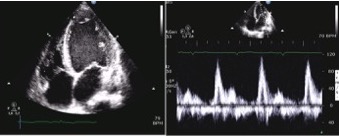
Figura 1. Ecocardiogramma transtoracico all’ingresso: ipertrofia lieve-moderata, FE del ventricolo sinistro del 15%, presenza di effetto smoke. E/A >>1, pattern diastolico di tipo restrittivo.
L’ecocardiogramma mostra una ipertrofia lieve-moderata, con una frazione d’eiezione (FE) del 15% e presenza di effetto smoke; all’indagine con metodica Doppler è evidente una insufficienza mitralica di grado moderato e un pattern diastolico di tipo restrittivo [Figura 1].
Il quadro evolve rapidamente in un blocco atrio-ventricolare completo (frequenza cardiaca 20 bpm), non responsivo ad isoprenalina e atropina, con successivo posizionamento di pacemaker temporaneo, intubazione orotracheale, trasferimento presso la S.C. di Rianimazione ed avvio di trattamento con dobutamina, dopamina e remifentanil e.v.
Allo stabilizzarsi del quadro clinico il paziente viene sottoposto ad esame coronarografico che non evidenzia coronaropatia significativa. Agli esami ematici si riscontrano valori di emoglobina pari a 13,4 g/dl; globuli bianchi 14.300 /dl; GOT 94 u/l; GPT 44 u/l; gamma GT 320 u/l; creatinfosfochinasi 3512 u/l; procalcitonina 3,98 ng/ml; gli esami tossicologici e il pannello virale risultano negativi, il tampone nasale mostra assenza di colonizzazione da S. aureus meticillino resistente; il lavaggio bronchiolo-alveolare mostra assenza di flora batterica microbica, mentre il test T-SPOT-TB mostra presenza di cellule T reattive a M. tuberculosis.
La TC del torace mostra la presenza di noduli polmonari (max 9,6 mm) a livello del lobo Inferiore destro, lobo superiore sinistro e lobo Inferiore sinistro.
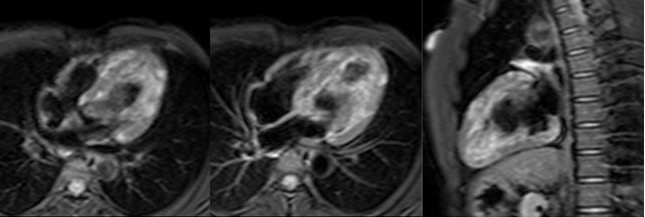
pareti del ventricolo sinistro.
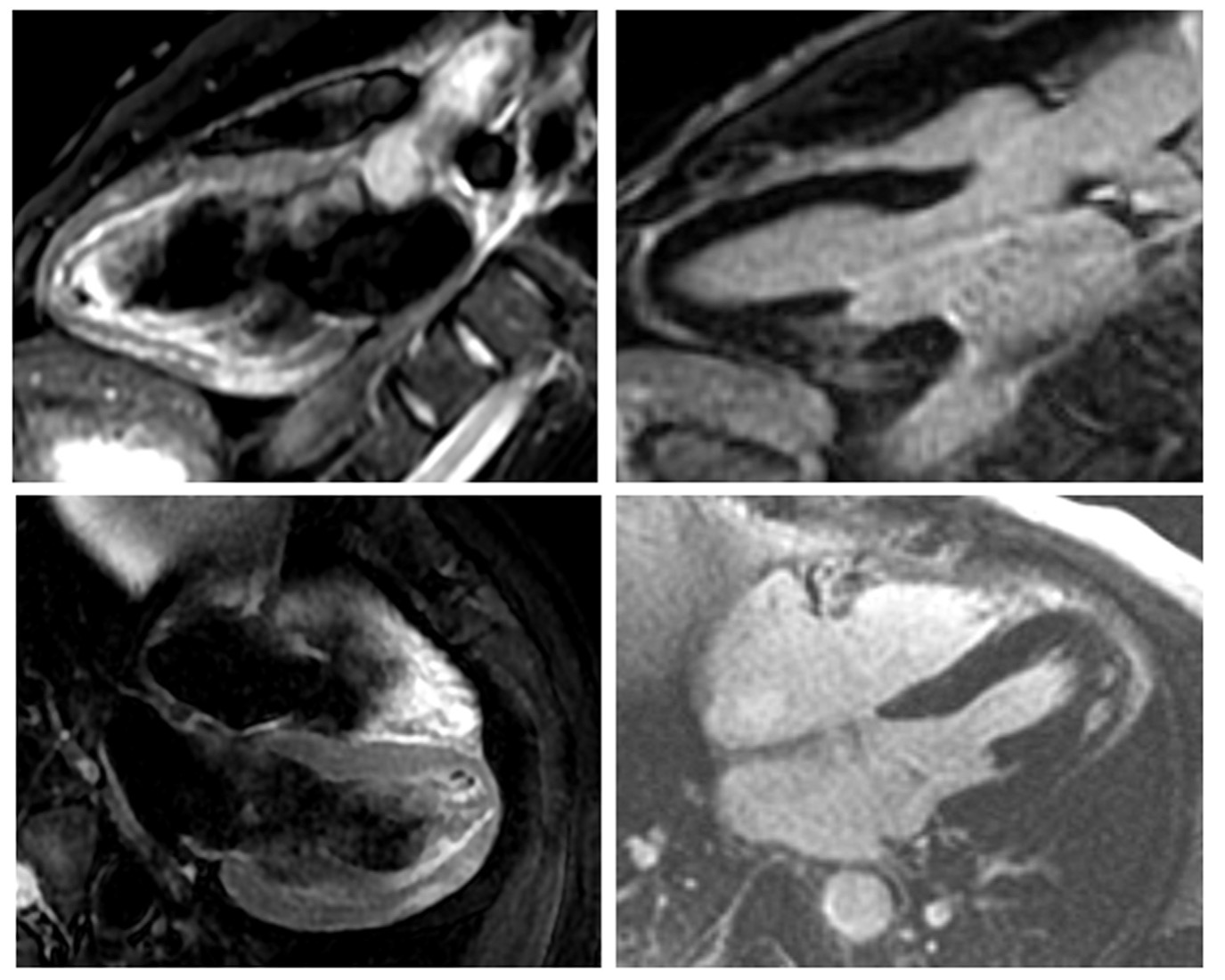
Viene quindi eseguita una Risonanza Magnetica Cardiaca (RMC) che mostra nelle sequenze STIR-T2 aumento di segnale prevalentemente transmurale con aspetto a chiazze (‘patchy’) di tutte le pareti del ventricolo sinistro [Figura 2].
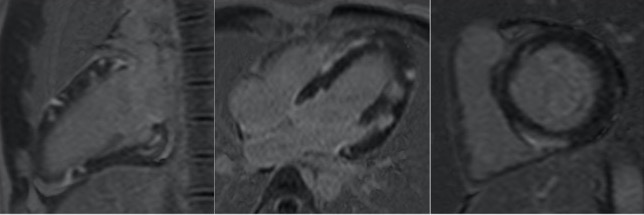
Figura 3. RM cuore (sequenze PSIR): iperintensità di segnale prevalentemente meso-subepicardico
di tutte le pareti del ventricolo sinistro con aspetto a macchia di leopardo.
Le sequenze PSIR per lo studio del Late Gadolinium Enhancement (LGE) mostrano iperintensità di segnale prevalentemente meso-subepicardico di tutte le pareti del ventricolo sinistro (22 gr pari al 13% della massa cardiaca) [Figura 3].
Il quadro di risonanza, associato ai dati clinici-strumentali, è compatibile con Miocardite acuta: viene pertanto impostata una terapia antibiotica con Rifampicina, Isoniazide, Pirazinamide ed Etambutolo, e dal punto di vista cardiologico con Amiodarone e Metoprololo. Tenendo conto delle raccomandazioni ESC per la prevenzione della morte cardiaca improvvisa e per il trattamento delle aritmie ventricolari nei pazienti con miocardite ed episodio di TV emodinamicamente non tollerata si decide di impiantare un AICD in prevenzione secondaria [5].
Il paziente, avendo risposto efficacemente alla terapia antibiotica, con remissione completa della sintomatologia ed assenza di aritmie al monitoraggio telemetrico, viene dimesso in terapia con Amiodarone, Metoprololo, Rifampicina, Isoniazide, Pirazinamide ed Etambutolo. Al controllo eseguito dopo sei mesi di terapia, il paziente riferisce buone condizioni di salute; alla TC Torace di controllo non più presenti le formazioni nodulari precedentemente descritte; la RMC documenta nelle sequenze STIR-T2 assenza di edema, tuttavia permane ancora una lieve zona di LGE meso-subepicardico a livello dei segmenti medio-apicali della parete inferiore ed infero-laterale.
DISCUSSIONE. Il coinvolgimento del miocardio da parte del Mycobacterium tuberculosis è raro. L’interessamento tubercolare del miocardio avviene per disseminazione ematogena, diffusione linfatica o per passaggio diretto dalle strutture contigue e può causare una patologia nodulare, miliare o malattie infiltrative diffuse. In alcuni casi, l’infezione può causare aritmie, tra cui fibrillazione atriale e tachicardia ventricolare, blocco atrioventricolare completo, insufficienza cardiaca, aneurismi del ventricolo sinistro e morte improvvisa [4].
CONCLUSIONI. La Miocardite acuta da M. Tuberculosis è una forma rara di infiammazione miocardica. Esistono tre varianti cliniche: una forma simil-infartuale, che si manifesta con angina e simula un infarto miocardico acuto; una forma cardiomiopatica che esordisce con dispnea ed insufficienza cardiaca ed una forma simil-aritmica che si presenta con aritmie cardiache iper o ipocinetiche. La RM cardiaca ci permette di caratterizzare il tessuto miocardico, di valutare l’estensione delle lesioni e ci da informazioni dal punto di vista prognostico e sull’efficacia del trattamento specifico.
BIBILIOGRAFIA
[1] Francone M, Carbone I, Agati L, et al: Utility of T2-weighted short-tau inversion recovery (STIR) sequences in cardiac MRI: An overview
of clinical applications in ischaemic and non-ischaemic heart disease. Radiol Med 116:32, 2011.
[2] Lurz P, Eitel I, Adam J, et al: Diagnostic performance of CMR imaging compared with EMB in patients with suspected myocarditis. JACC Cardiovasc Imaging 5:513, 2012.
[3] Friedrich MG, Sechtem U, Schulz-Menger J, et al: Cardiovascular magnetic resonance in myocarditis: A JACC white paper. J Am Coll Cardiol 53:1475, 2009.
[4] Liu A, Hu Y, Coates A: Sudden cardiac death and tuberculosis – how much do we know? Tuberculosis 92:307, 2012.
[5] Zeppenfeld K, Tfelt-Hansen J, de Riva M, et al.: ESC Scientific Document Group. 2022 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death. Eur Heart J. 2022 Oct 21;43(40):3997-4126.



Related Posts