“Two is better than one”: chiusura percutanea dell’auricola sinistra in paziente portatore di dispositivo occlusore di difetto interatriale.
Simone Fodraa-b, Luca Cumitinia-b, Roberta Rossob, Anna Degiovannib, Giuseppe Pattia-b
a Department of Translational Medicine, University of Eastern Piedmont, Via Solaroli 17, 28100 Novara, Italy;
b Department of Thoracic and Cardiovascular Diseases, Maggiore della Carità Hospital, Corso Mazzini 18, 28100 Novara, Italy.
ABSTRACT
La chiusura percutanea di auricola sinistra è un’opzione sicura per la prevenzione del cardioembolismo nei pazienti con fibrillazione atriale nei quali la terapia anticoagulante non può essere attuata. Tuttavia, la presenza di un dispositivo precedentemente impiantato sul setto interatriale la può rendere una procedura tecnicamente impegnativa in quanto riduce la manovrabilità di accesso dell’operatore ed il rilascio sicuro del dispositivo.
Vi presentiamo un interessante caso di un paziente portatore di un dispositivo occlusore di un difetto interatriale sottoposto con successo alla chiusura percutanea di auricola sinistra attraverso una soluzione di continuità dello stesso.
CASO CLINICO
Si presentava alla nostra attenzione un paziente di 77 anni con fibrillazione atriale (FA) permanente con storia di plurimi episodi di rettorragia ed anemizzazione in corso di terapia anticoagulante orale.
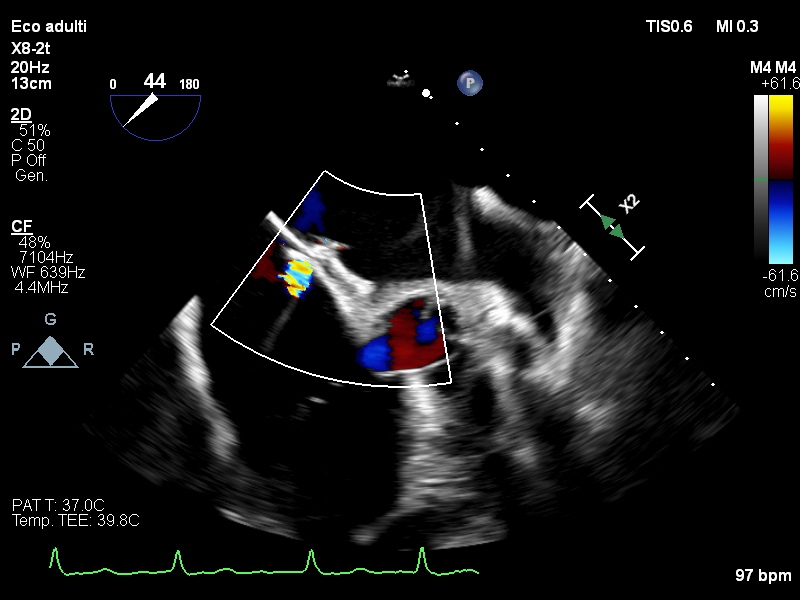
Riferiva inoltre dispnea ingravescente da alcuni mesi. Aveva eseguito 13 anni prima la chiusura percutanea di un difetto interatriale (DIA) tipo ostium secundum presso un altro Centro, il quale non era stato in grado di fornirci alcuna documentazione riguardo il tipo di dispositivo utilizzato. La colonscopia rivelava una voluminosa lesione polipoide di origine neoplastica a livello della giunzione sigma-retto altamente sanguinante. Dopo discussione con i colleghi oncologi, dato l’elevato rischio di sanguinamento della lesione intestinale, si proponeva al paziente la chiusura percutanea dell’auricola sinistra (LAAC). L’ecocardiogramma transesofageo (ETE) mostrava un’auricola sinistra con morfologia “a cactus” libera da formazioni trombotiche.
Il setto interatriale presentava esiti di chiusura di DIA tipo ostium secundum con evidenza di uno shunt residuo a livello centrale, da verosimile perforazione degenerativa (Figura 1).
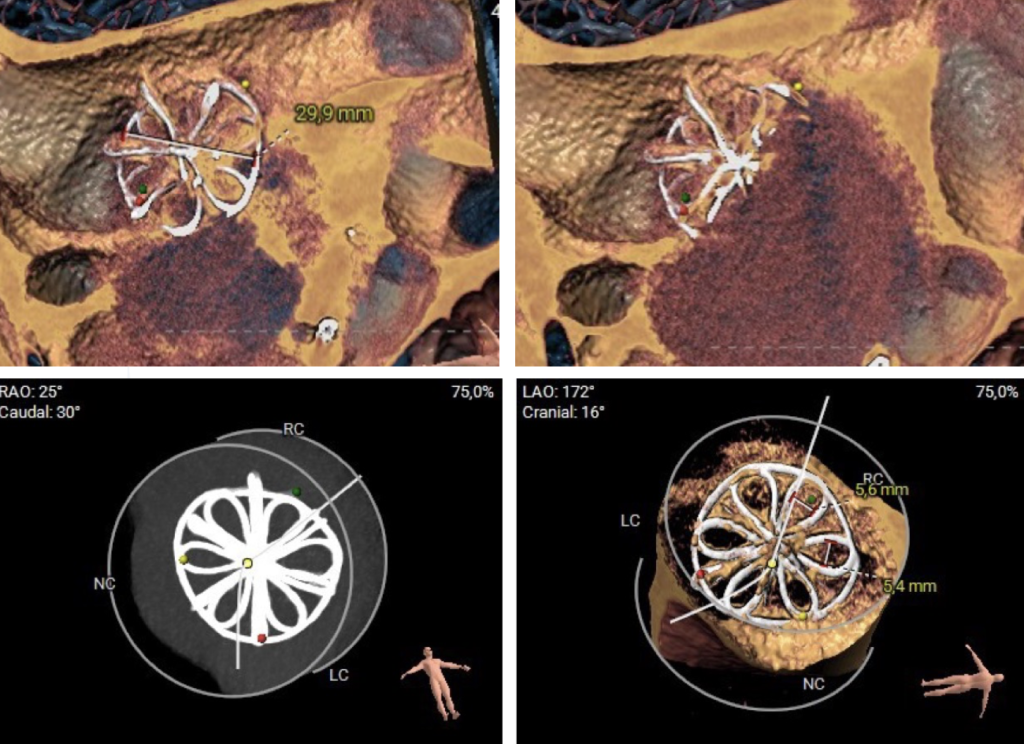
Ai fini dell’appropriata pianificazione dell’intervento, e per la sicurezza della puntura transettale, veniva effettuata una tomografia computerizzata (TC) cardiaca con successive ricostruzioni 3D, che mostrava un occlusore nel setto interatriale con membrana in alcol polivinilico che ricopriva un telaio in nitinol su dischi arrotondati, confermando la possibilità di far procedere con sicurezza il device per la LAAC attraverso la perforazione degenerativa a livello centrale (Figura 2). Veniva eseguito inoltre un cateterismo cardiaco destro, che mostrava pressioni polmonari ai limiti superiori, normale portata cardiaca e un Qp/Qs di 1,54 con basse resistenze vascolari polmonari (1,5 unità wood). Dati i risultati del cateterismo cardiaco e la dilatazione delle sezioni destre all’ecocardiogramma, in paziente sintomatico per dispnea da sforzi moderati, veniva posta anche indicazione a chiusura percutanea della soluzione di continuità del device degenerato.
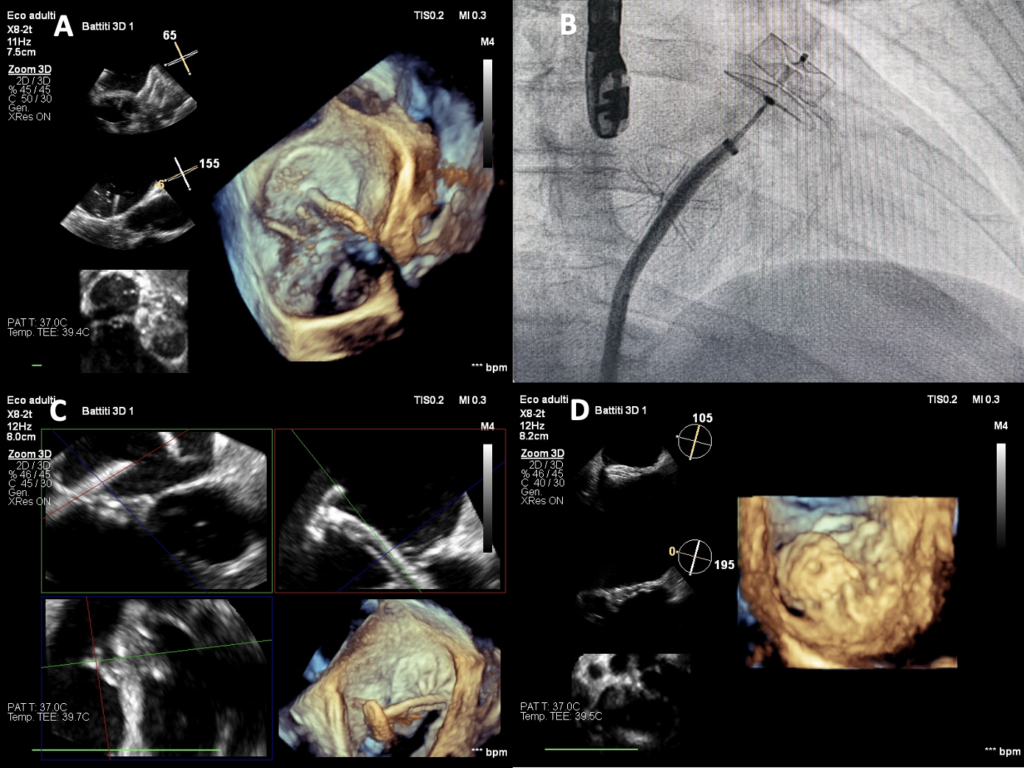
(C e D) Ecocardiografia transesofagea con ricostruzione 3D che mostra chiusura della soluzione di continuità dell’occlusore sul setto interatriale con dispositivo Amplatzer® Septal Occluder 8 mm.
Veniva quindi posizionato in auricola sinistra un dispositivo Amplatzer® Amulet 25 mm mediante accesso venoso femorale destro e procedendo a puntura transettale ecoguidata nella soluzione di continuità dell’occlusore del DIA (Figura 3, A-B). Durante la stessa procedura veniva successivamente eseguita anche la chiusura della soluzione di continuo del DIA con protesi Amplatzer® Septal Occluder 8 mm (Figura 3, C-D). Non essendosi verificate complicanze, due giorni dopo, il paziente veniva dimesso al domicilio in duplice terapia antiaggregante, avendo sospeso quella anticoagulante orale.
Tre mesi dopo veniva effettuata una rivalutazione completa del paziente, che riferiva riduzione degli episodi di rettorragia con livelli ematici di emoglobina stabili e miglioramento della dispnea. All’ETE il device sul DIA era normoposizionato e con infusione di soluzione fisiologica sonicata non vi era passaggio di microbolle dopo la manovra di Valsalva. Anche il device in auricola sinistra risultava ben posizionato.
DISCUSSIONE
La terapia anticoagulante orale è una pratica ormai consolidata per la prevenzione di eventi tromboembolici nei pazienti con FA, seppur gravata da un aumentato rischio di complicanze emorragiche. Fino al 90% delle formazioni trombotiche del cuore si formano in auricola sinistra1 e la LAAC si è dimostrata non inferiore rispetto alla terapia anticoagulante orale nella prevenzione del tromboembolismo da FA nei pazienti ad alto rischio di sanguinamento2, come quelli con patologia neoplastica3-4. La puntura transettale rappresenta uno step critico di tale procedura e la presenza in tale sede di un dispositivo occlusore nel setto interatriale potrebbe presentare un ostacolo importante per il successo della LAAC, sia per la ridotta area anatomica del setto disponibile per la puntura sia per la sua potenziale limitazione alla manovrabilità del device. Nonostante queste difficoltà tecniche, in letteratura sono disponibili alcuni esempi di esiti favorevoli di LAAC dopo chiusura del setto interatriale5. Una simile manovra viene per la prima volta descritta da Zaker-Shahrak et al6, durante puntura transettale eseguita per ablazione transcatetere di FA. In tutti questi casi però la zona utilizzata per la puntura transettale era quella adiacente all’occlusore del DIA o del forame ovale pervio. Allo stato attuale delle nostre conoscenze, questo è il primo caso descritto in letteratura in cui la puntura transettale per la LAAC viene effettuata attraverso una soluzione di continuo già presente in un device precedentemente posizionato sul setto interatriale. Nel caso clinico presentato una forte limitazione potenziale alla procedura era rappresentata dalla scarsità della documentazione disponibile sulle caratteristiche del dispositivo occlusore: grazie all’ETE e alla TC è stato possibile tuttavia risalire alle caratteristiche specifiche in modo da pianificare un intervento che riducesse al minimo le possibili complicanze (in particolare la sua dislocazione).
CONCLUSIONE
La LAAC è una valida alternativa nei pazienti con FA che presentano controindicazioni alla terapia anticoagulante. La presenza di un dispositivo precedentemente impiantato sul setto interatriale non preclude a priori la fattibilità ed il successo di tale procedura. L’utilizzo di tecniche di imaging appropriate per la pianificazione dell’intervento, come l’ETE e la TC, può consentire di effettuare la puntura transettale in sicurezza in modo da garantire il successo della LAAC.
BIGLIOGRAFIA
- Blackshear JL, Odell JA. Appendage obliteration to reduce stroke in cardiac surgical patients with atrial fibrillation. Ann Thorac Surg (1996); 61:755–9.
- Hindricks G, Potpara T, Dagres N et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS), Eur Heart J (2020) 42, 373-498.
- Prandoni P, Falanga A, Piccioli A. Cancer and venous thromboembolism. Lancet Oncol (2005); 6(6): 401-410.
- Prandoni P, Lensing AW, Piccioli A, et al. Recurrent venous thromboembolism and bleeding complications during anticoagulant treatment in patients with cancer and venous thrombosis, Blood (2002); 100(10): 3484-3488.
- Koermendy D, Nietlispach F, Shakir S et al. Amplatzer left atrial appendage occlusion through a patent foramen ovale. Catheter Cardiovasc Interv (2014); 84:1190-1196.
- Zaker-Shahrak R, Fuhrer J, Meier B. Transseptal puncture for catheter ablation of atrial fibrillation after device closure of patent foramen ovale. Catheter Cardiovasc Interv (2008); 71:551-552.
Info sull'autore